|
 |
|
|
||
|
| ||||||||||||||||||||||||||||||||||||
Il cancro purtroppo esiste, e fa paura. Ma nella nostra società sulla paura del cancro si innesta indisturbato un fenomeno di sciacallaggio. Così come le famiglie dei rapiti sono esposte a richieste di riscatto da parte di falsi rapitori, che vogliono sfruttare il loro stato di debolezza, chi ha il cancro, o teme di poterlo contrarre, deve fronteggiare non uno ma due pericoli: quello della malattia biologica e quello dei suoi simili disposti a sfruttare il suo stato di paura e di ricerca di aiuto. Uno sciacallaggio che può prendere unampia varietà di forme, ed è istituzionalizzato, come mostra il caso delle sovradiagnosi di cancro. Ciò vale anche per altre malattie, che lattuale medicina tende a sfruttare economicamente prima che a curare.
Il tema in Italia finora fa parte del proibito, di ciò di cui non si deve parlare al grande pubblico [3]. I programmi di screening, spesso appoggiati dallo Stato, in Italia e in altri paesi europei nascondono agli utenti quello che è il loro principale effetto avverso, la sovradiagnosi e il conseguente sovratrattamento. In USA, dove del resto il problema è ancora più grave, invece se ne parla. Su media che fanno opinione come il New York times e Newsweek sono comparsi diversi articoli eye-opener. Si sta considerando di avvisare anche formalmente gli utenti, introducendo quella liberatoria chiamata consenso informato anche per gli screening, scaricando così sullutente la responsabilità, ma comunque inducendo almeno i più accorti a considerare di non sottoporsi ad alcuni esami. In USA il tema è stato fatto emergere per vari motivi, il principale dei quali è che in corso una manovra di frenata della spesa sanitaria. Lì, dove il sistema è disegnato per fare aumentare i costi, la spesa sanitaria sta divenendo un problema, e un po di marketing negativo mediante qualche spiffero di verità sulle sovradiagnosi, che sono un formidabile moltiplicatore, capace di incrementare capitoli di spesa per decine e centinaia di volte, può aiutare a rallentarne la crescita; senza certo fermare un volano che ha linerzia dei convincimenti di tipo religioso sulla medicina, e quella di alcuni trillions di dollari di PIL allanno (un trillion sono mille miliardi). La spesa sanitaria USA ha raggiunto il 17.3% del PIL nel 2009 e si prevede che sarà del 19.3% nel 2019; se lesuberanza del suo tasso di crescita, che è oggi intorno al 5% annuo, non verrà placata, la spesa secondo alcuni osservatori raggiungerebbe il 25% nel 2025. Questo può spiegare perché il Chief medical officer dellAmerican cancer society, la principale fomentatrice della iatrogenesi in oncologia mediante quelle sovradiagnosi che calpestano il primum non nocere, abbia pubblicato un libro gesuiticamente intitolato How we do harm Come nuociamo [4]. Lautore, Brawley, che mette in epigrafe una poesia di s. Ignazio di Loyola, e nel dilungarsi sulla sua ammirazione per i gesuiti raccontata come a scuola i gesuiti gli abbiano insegnato a chiamare shit la shit, fa vedere un pochino dello sterco delloncologia, stando attento a non mostrarne troppo; e fa anche, tra tanta retorica, qualche critica tecnica di notevole peso. Appare piuttosto che i gesuiti gli abbiano insegnato a camminare sul filo, per mettersi alla testa della denuncia delle gravi colpe dello stesso sistema che lo annovera tra gli appartenenti allalto clero. Forse le confessioni involontarie, prima di quelle dei peccati ammessi come a imitazione di santAgostino, sono i passi più interessanti del libro. In Italia, che è spesso indietro di 5-15 anni, il clero e i cattolici sono allavanguardia nella produzione di quel lucroso materiale imbrattato di sangue sul quale oggi in USA si
Anche se forse questa, in USA ma per ora non da noi, è proprio la volontà di chi comanda, è utile diffondere il concetto di sovradiagnosi, che è tra i fattori maggiori di degenerazione della medicina. Il concetto è necessario sul piano politico: la vicinanza sul piano tecnico col modello USA di medicina, già stretta, sta aumentando, e vi è da noi chi auspica che si vada verso il modello USA di espansione della spesa sanitaria anche sul piano delle scelte politico-economiche [5]. La sovradiagnosi è uno dei modi principali di ottenere questo obiettivo. Purtroppo, anche se non dovrebbe mai, mai, essere così, perché ci si dovrebbe poter fidare della medicina, è necessario sapere del problema anche a livello personale, per meglio tutelare la salute della propria famiglia dai trabocchetti della medicina. Largomento oltre che vasto è intricato, derivando dalla commistione di due complessità tra loro eterogenee: la sovradiagnosi istituzionalizzata è il risultato di un impasto di alta tecnologia e pulsioni psicologhe primitive, opportunamente stimolate. Una mistura infernale di scienza sofisticata, ma distorta e manipolata in modo da combinarsi con alta affinità con un oscurantismo sostenuto dalla propaganda, che eccita gli eterni sentimenti e paure primordiali sulla salute. Il libro di Welch et al. consente un approccio relativamente semplificato al tema. Lautore principale, ricercatore al Dartmouth college, ha competenze sia cliniche che epidemiologiche, e ha fatto a hell of a job nel contestualizzare la sovradiagnosi nella realtà clinica e nel definirla in termini quantitativi sul piano epidemiologico. Glissa, e a volte è omissivo, sulle conseguenze iatrogene e sulla manipolazione ad hoc della dottrina fisiopatologica; pur descrivendo il movente economico, tende a scusare per quanto può le responsabilità morali dei medici, attribuendole in parte a fiducia in buona fede in ciò che prescrivono (nonostante studi abbiano mostrato che quando si indebolisce il profit motive, come la copertura di Medicare, calano come per incanto anche le prescrizioni inappropriate e nocive, emesse in scienza e coscienza, come quelle per il cancro alla prostata [4]). Del resto, considerate oggettivamente, le responsabilità sarebbero al livello di crimini contro lumanità, e coinvolgerebbero una quantità di intoccabili del mondo economico e politico. Welch è comunque un autore che resta nellortodossia ufficiale, affiliato a unistituzione il cui presidente di recente è stato messo a capo della Banca mondiale. Forse vuole anche evitare di essere sbranato dai colleghi, e di essere censurato dai poteri medici superiori, mostrando loro che anzi si è limitato. Ma in ogni caso il libro, che si sforza, riuscendoci, di rendere chiaro un soggetto un po complicato e soprattutto contrario al senso comune, ci offre la possibilità di comprendere un tema fondamentale, proibito in Italia. Comincio dal considerare il capitolo su
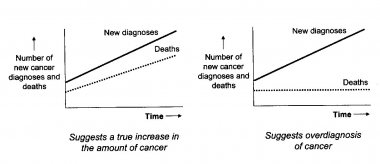
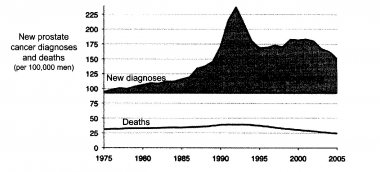
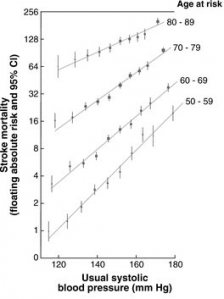
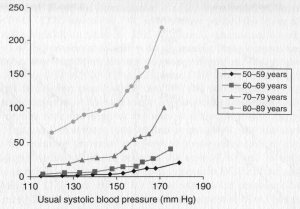
La bolla del cancro della prostata - Lo psichiatra: perché agita le braccia? - Il paziente: per tenere lontano gli elefanti. - Lo psichiatra: ma non ci sono elefanti qui. - Il paziente: appunto, funziona. Incredibilmente, in sei anni, dal 1986 al 1992, in concomitanza con lintroduzione dello screening per il cancro della prostata con il PSA, il tasso di diagnosi di cancro della prostata in USA è quasi raddoppiato. Il picco è stato preceduto da un aumento, cominciato nel 1975, legato allesame istologico dei frammenti di prostata da resezione endouretrale per ipeplasia prostatica; ad esso è seguito un certo calo, ma con un tasso sempre superiore del 50% a quello pre-1975. Il problema del presagire un male futuro per poi affermare di averlo evitato con un proprio intervento, dalle misure contro gli elefanti del paziente della barzelletta alle predizioni di cancro e relative cure alle predizioni e i relativi sortilegi delle fattucchiere, è che genera controfattuali: se non avviene niente loncologo o la maga possono dire che la loro azione ha salvato il cliente. Questo sul piano individuale; la singola persona diagnosticata come affetta da tumore difficilmente metterà in dubbio una simile diagnosi; e se anche lo facesse non saprà riconoscere, se non dispone di competenze specialistiche che in alcuni casi non sono comunque sufficienti a dare una risposta certa se aveva davvero un cancro. La sovradiagnosi si rivela sul piano epidemiologico, dove, scrive Welch, se il tasso di diagnosi positive per un tipo di cancro nella popolazione aumenta, e se si tratta davvero di cancro, aumenterà con una buona correlazione anche il tasso di mortalità per quel cancro (fig. 1). Invece la mortalità per il cancro alla prostata è rimasta sostanzialmente stabile, con qualche riduzione attribuibile al miglioramento delle terapie; o anche, paradossalmente, agli effetti iatrogeni delle terapie, che fanno morire il paziente per altre cause, cardiovascolari, prima di quando il cancro della prostata, ammesso che ci fosse, lo avrebbe ucciso [4]; mentre lincidenza di diagnosi è passata da meno di 100 per centomila nel 1975 a circa 150 per centomila nel 2005, con un picco di oltre 225 per centomila nei primi anni Novanta (fig. 2). Fig. 1 Evidenza epidemiologica di sovradiagnosi secondo Welch. Fig. 2. USA 1975-2005. Larea scura è data dai cancri della prostata sovradiagnosticati. Welch, cit. Un fautore dello screening, o anche per il suo campo Wanna Marchi, potrebbero rispondere che se non si vede nulla è perché il danno sarebbe stato maggiore, se non fosse stato sventato appena in tempo, proprio grazie al loro intervento. Ma questa spiegazione forza la credibilità commenta Welch. Invece che un fattore la sovradiagnosi ne richiede due: autentico incremento nel cancro e miglioramento nelle cure. Inoltre richiede unipotesi
Se lo screening fosse solo una diagnosi precoce di cancro autentico, il numero totale di individui diagnosticati sarebbe costante, limitandosi ad accumularsi nei primi anni dellintroduzione dello screening. Con lo screening cè stato invece un incremento nel numero totale dei cancri della prostata, o meglio delle etichette con questa diagnosi, che Welch stima in un extra di due milioni di persone in USA tra il 1975 e il 2005. I tassi di incidenza sono rimasti elevati. Hanno ammesso che vi è stato un enorme problema di sovradiagnosi le stesse istituzioni Usa preposte. Nel 2008, sulla base di studi clinici, la US Preventive Services Task Force ha raccomandato contro lo screening sui sani per il cancro della prostata, ammettendo che il test sul quale si basa, il dosaggio del PSA, risulta in una riduzione della mortalità piccola o nulla ed è associato a danni; lAmerican cancer society ha ammesso a posteriori che la ricerca non ha ancora provato che i potenziali benefici dello screening superano i danni del test e del trattamento invitando a limitare lo screening ai soli pazienti sintomatici e con più di 10 anni di aspettativa di vita. In Italia, già nel 1996 un documento di consenso sugli screening del CNR e della AIRC affermava che allo stato non era lecito né etico realizzare lo screening per il cancro della prostata. Ma al 2011, quando la non eticità e la non liceità sono risultate ancora più chiare, il nostro ministero della salute propone un test annuale del PSA dopo i 50 anni. Da noi il test ematico di screening a volte viene inserito di routine nei comuni esami del sangue, senza chiedere il consenso del paziente, e non informandolo preventivamente dei pesanti rischi del test. Sulle problematiche etiche, deontologiche, giuridiche e politiche di queste politiche e prassi, i nostri tanti bioeticisti, così facondi sui media, muti come pesci sono. I dati ISTAT riportano un quasi raddoppio dellincidenza delle diagnosi di cancro della prostata tra il 1998 e il 2002. La situazione italiana [6] è unimportazione di quella USA. Ma noi non ce ne preoccupiamo, concentrati a osservare e commentare le vicissitudini mondane delle ghiandole sessuali di Berlusconi anziché pensare a salvare le nostre [7]. Una diagnosi di cancro su una persona sana non è uno scherzo. Provoca danni gravi, e lesioni che possono arrivare a essere mortali. Lefficacia delle terapie precoci, che viene data per scontata nella mistica degli screening, dovrebbe invece essere la prima questione scientifica da accertare in questo campo, nota Brawley. Welch concede che alcuni tra i pazienti possano avere beneficiato dello screening per il cancro
La biopsia prostatica è dolorosa e comporta un certo rischio di sanguinamento e infezioni gravi. Le terapie in Italia tendono ad essere meno aggressive che in USA, ma non troppo. La sovradiagnosi ha portato nella maggior parte dei casi allasportazione chirurgica della prostata e alla radioterapia. Dalla terapia derivano molto spesso impotenza, incontinenza urinaria, altri penosi disturbi alla defecazione. Se le cose si mettono male, la terapia può causare ulteriori complicanze, come la creazione di fistole tra il retto e la vescica, che porteranno a una colostomia e a una ureterostomia, così che le feci e le urine verranno emesse in sacche mediante tragitti che passano la parete addominale. A ciò si può aggiungere il sovratrattamento: venire curati con terapie più pesanti, pensate per il cancro avanzato [4]; blocco della produzione di ormoni maschili mediante farmaci, se non mediante asportazione chirurgica dei testicoli, con complicanze come fratture ossee, attacchi cardiaci, ictus. I milioni di false diagnosi, in USA e negli altri paesi occidentali, inclusa lItalia, hanno avuto conseguenze inimmaginabili. Le sovradiagnosi generano un forte spreco di risorse che poi mancano per interventi più utili ai malati. Distorcono la pratica medica e il mercato; in USA gli screening per il cancro della prostata vengono utilizzati per attrarre pazienti per ammortizzare il costo della chirurgia robotica per il cancro della prostata, che ha macchinari chiamati da Vinci e spese dellordine dei milioni di dollari per singolo centro con vantaggi non più che modesti rispetto alla chirurgia tradizionale. Una conseguenza avversa di questi screening, che viene trascurata, è il loro tendere a soffocare la ricerca di cure migliori. Se il cancro diviene un gigantesco affare diagnosticandolo falsamente con indagini di massa, riuscire a controllarlo nelle sue forme autentiche, che riguardano popolazioni molto più piccole, ridurrebbe i profitti rendendo obsoleti gli screening. Il saggio aforisma
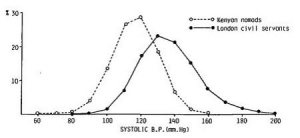
§ § La prostata è una ghiandola normalmente delle dimensioni di una testa daglio, posta alla base della vescica, dove circonda il primo tratto delluretra. Contribuisce alla produzione dello sperma. Non è indispensabile alla sopravvivenza. Il cancro della prostata è la seconda causa di morte per cancro tra i maschi in USA, e la terza in Italia. E divenuto la neoplasia più frequentemente diagnosticata negli uomini. Il tasso di frequenza è basso fino alletà di 50 anni, per poi crescere fino a raggiungere livelli molto elevati sopra i 75 anni. Metà delle morti avvengono a unetà superiore agli ottanta anni; letà mediana di morte per questo cancro è attualmente superire allaspettativa di vita alla nascita. Quindi, il cancro della prostata è annoverato tra i quattro cancri big killer, ma causa la morte principalmente in soggetti con bassa aspettativa di vita. La sottopopolazione più esposta alla malattia, quella degli anziani, è anche quella nella quale misure preventive di massa anche se efficaci porterebbero ai minori vantaggi in termini di aspettativa di vita. Il cancro autentico della prostata si sviluppa più spesso dalle cellule epiteliali dellorgano. Nelle forme aggressive può infiltrare gli organi vicini, la vescica e il retto, e dare metastasi, anche metastasi localizzate alle ossa, particolarmente dolorose. Si considera in genere, come fa anche Welch, che vi siano forme neoplastiche poco aggressive, molto più frequenti, che crescono così lentamente che restano asintomatiche e la persona muore per altre cause. Le sovradiagnosi deriverebbero dal reperire e trattare questi cancri a bassa aggressività. Questa rappresentazione può essere in parte vera, ma è incompleta e fuorviante. Lassist e il bomber. O lubriaco e il paranoico Vediamo ora i meccanismi che hanno permesso le sovradiagnosi di cancro della prostata; sono molto diversi dalle rozze invenzioni dei chirurghi della S. Rita. Le sovradiagnosi istituzionalizzate di cancro della prostata si basano su un meccanismo a due stadi: cè un assist, il test del PSA, che passa la palla al bomber, la diagnosi bioptica, che va a segnare. Cominciamo dal bomber. Le sovradiagnosi predittive puntano a fare numero: a diagnosticare come malati il maggior numero possibile di soggetti. Lo fanno, per gli screening oncologici, sfruttando alcune variazioni biologiche comuni, molto più comuni del cancro autentico, che si sviluppano con frequenza elevata in alcuni organi e possono essere fatte passare per cancro. La prostata è tra gli organi che offrono questa opportunità commerciale. Con letà tende a ingrossarsi, dando luogo a ostruzioni delluretra e quindi a difficoltà della minzione. Si tratta delliperplasia prosaica benigna, una condizione così comune che
Da se A (cancro autentico) allora B (quadro istologico x), si inferisce erroneamente Se B allora A, che può essere vero ma non è necessariamente vero. Inferire A da B è possibile, soprattutto su lesioni che hanno dato manifestazioni macroscopiche di sé, ed è estremamente utile quando ciò è possibile; ma non sempre ciò è possibile, soprattutto quando si cerca di farlo su modificazioni minime, precocissime e silenti. In soggetti con cancro conclamato della prostata il tessuto neoplastico avrà al microscopio una certa apparenza x; se ne deduce abusivamente, o sulla base di studi di validazione insufficienti, quando non compiacenti, che se si trovano focolai microscopici di aspetto x, o anche solo riconducibile a x, allora il paziente ha il cancro. Non era questo che voleva fare Virchow, uno dei fondatori della moderna diagnostica istologica dei tumori, che studiava lanatomia microscopica dei tumori nelle autopsie di pazienti morti per cancro. Virchow, grande scienziato, e politico progressista che diede un notevole impulso alla difesa della salute pubblica, a quanto scrive (v. epigrafe) sembra avesse intuito il pericolo insito nel nuovo paradigma che andava creando. Sembrerebbe che riguardo a questo concetto preliminare forse aveva maggiore sensibilità lui, che esplorava coi mezzi di allora territori ancora vergini, che i suoi successori di 150 anni dopo, che con tutte le conoscenze accumulate e la tecnologia avanzata, e i danni ai pazienti che sono derivati su larga scala dalla fallacia, non mostrano questa consapevolezza; se non in negativo, per impedire che questo nodo, alla base della loro professione, venga esplicitamente affrontato e risolto. Virchow non poteva immaginare che il paralogismo avrebbe attecchito e si sarebbe ingigantito fino a divenire parte dellossatura economica del mondo civile. Queste modificazioni che sembrano cancro non si comportano come cancro, e nella stragrande maggioranza dei soggetti sono irrilevanti, venendo portate fino alla morte, come una tra la moltitudine di parti che compongono il nostro corpo e delle quali non sappiamo lesistenza. A meno che non le si vada a cercare e le si proclami cancro. La loro frequenza è comparabile a quella della iperplasia prostatica; anzi appare essere anche maggiore di quella delliperplasia prostatica nelle classi più giovani: studi su autopsie di soggetti morti per altre cause hanno mostrato che la
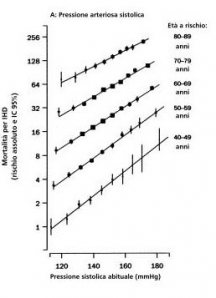
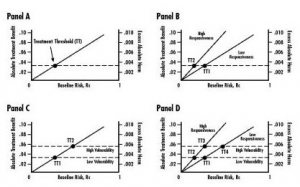
Volendo, in questo modo si potrebbe ottenere unepidemia di cancro, falsa, tra i ventenni, tra i quali modificazioni che vengono definite come forme neoplastiche iniziali sono state trovate in uno studio nell8% delle prostate di soggetti morti per incidente. In uno suo studio, Welch ha mostrato che con lintroduzione dello screening col PSA ha moltiplicato per 7 il numero di diagnosi di cancro della prostata nei soggetti sotto 50 anni; il cancro della prostata in questa classe detà secondo le statistiche è aumentato di sette volte. Dalla dottrina ufficiale e da ciò che viene raccontato al pubblico consegue lassurdità che esisterebbe una classe di tumori che da un lato insorgono con elevatissima frequenza e per di più in soggetti giovani, ma che dallaltro lato non danno mai segno di sé, fino a che i soggetti non muoiono per altre cause, spesso di vecchiaia. La rappresentazione più semplice e razionale di un tale fenomeno è che questo sottotipo di cancro della prostata non è cancro, per lo meno ai fini pratici, e pertanto non andrebbe chiamato cancro nella clinica. Queste modificazioni microscopiche e asintomatiche sono multicentriche, cioè si sviluppano contemporaneamente in più zone della ghiandola, come è tipico delle varianti parafisiologiche e delle forme degenerative; il cancro autentico invece, che ha origine monoclonale, derivando da una singola cellula, si sviluppa in un unico nodulo, che solo in un secondo tempo replica sé stesso, quando dà metastasi. La multicentricità, invece di costituire unulteriore ragione per rivedere la denominazione e classificazione di questi reperti, è stata sfruttata per la sovradiagnosi. Mentre per gli altri tumori si fa la biopsia mirata ad un nodulo o una massa per verificare al microscopio la sua natura, per il carcinoma occulto della prostata, non essendoci un nodulo sospetto (in un organo che spesso è già bozzoluto per liperplasia benigna) si eseguono biopsie multiple campionando lorgano; riuscendo così a pescare una di quelle aree che si prestano a venire etichettate come cancro. Studi hanno mostrato che più biopsie per paziente si prendono, più diagnosi di cancro si fanno. Portando il numero delle biopsie a 32-38 per paziente si è arrivati a ottenere una diagnosi di cancro ogni sette soggetti. Lassist è dato dal test per il PSA. Nello screening le biopsie sono prescritte sulla base di una positività al test per il PSA, prostate specific antigen. Il PSA è un enzima che liquefà lo sperma dopo leiaculazione, per facilitare la motilità degli spermatozoi. Aumenta nel sangue in presenza di cancro autentico della prostata, e quindi si è pensato, anche qui con una classica fallacia dellaffermazione del conseguente,di dosarlo nel sangue considerandolo come un indicatore di possibile presenza di cancro iniziale della prostata. Come indicatore a questo scopo è pessimo: il suo livello ematico può aumentare per patologie non neoplastiche, inclusa la comune iperplasia benigna, e invece rimanere basso in presenza di cancro della prostata. Non è specifico non solo per il cancro, ma neppure per la prostata. E ciò che serviva per convogliare verso la biopsia non mirata, della cui affidabilità si è già detto. Così si è deciso, arbitrariamente, che livelli ematici superiori a 4 miliardesimi di grammo per millilitro sono un campanello di allarme (soglia che a volte viene ulteriormente abbassata); tali livelli sono presenti nel 5% della popolazione sopra i 65 anni: il test crea un vastissimo portafoglio clienti. Ci sono imprese commerciali che vantano il PSA come un test col 70% di falsi positivi, ed eseguito 45 milioni di volte allanno nel mondo. Usare su milioni di persone un test sofisticato ma ubriaco, che è costante nel prendere fischi per fiaschi, per convogliare verso un esame di diagnosi istologica che ha tassi paranoici di positività per cancro, segue evidentemente una logica che non è quella della buona qualità delle cure, per non parlare della logica della scienza o di quella delletica. Così come uno degli scopritori del PSA ha preso le distanze dal suo uso (v. epigrafe), anche Gleason, il patologo che negli anni Sessanta formulò con uno studio di correlazione anatomo-clinica il più usato sistema di gradazione istologica del carcinoma della prostata, in seguito rimaneggiato, propose poi, dopo il silenzioso disastro delle sovradiagnosi, di rinominare adenosi, termine che evita connotazioni allarmanti, le forme da lui precedentemente classificate come cancro a bassa e media aggressività. Ma non fu ascoltato; la parola fatidica, quella che in USA chiamano the C word, cancro, oppure neoplasia o almeno atipico magari con qualificazioni che permettono di usarle ambiguamente, inoculando la paura del cancro ma potendo negare di averlo fatto, in situ, intraepiteliale, deve essere presente per fare girare la macchina. E si vuole e si ottiene che venga usata sempre di più, mai di meno. La nosografia e la sua nomenclatura scientifiche obbediscono a esigenze di marketing, anche quanto sono opposte agli interessi e diritti dei cittadini su un bene come la salute. Questa è una ricostruzione ridotta e semplificata della frode. Ci sarebbe molto altro da dire su argomenti come le manipolazioni dottrinali della diagnosi istologica del cancro, i possibili effetti causali di sostanze con azione ormonale, la propaganda mediatica, il ruolo attivo dei truffati nella truffa [8], le complicità istituzionali, la censura e la disinformazione gestite da forze di polizia e magistratura in obbedienza a poteri forti internazionali [9] per favorire lintroduzione e il mantenimento nella colonia italica di queste frodi mediche sanguinarie, che sono allo stesso temposettori industriali, economici e finanziari strategici [10]. Ma quanto esposto può bastare per farsi unidea di come, quanto facilmente, e quanto spesso, avviene che con la sovradiagnosi una persona in buona salute venga ridotta a un impotente col pannolone e con sulla testa la spada di Damocle della ricorrenza di un cancro, in realtà fantomatico. E può portare a interrogarsi, al di là del caso del cancro, sul peso dello sciacallaggio nel sistema socioeconomico in cui viviamo; e a chiedersi se tale costume sia maggiormente tipico del volgo, dellinclita, o se non sia piuttosto un tratto trasversale, che sotto sembianze diverse accomuna tanti, dai medici che praticano questa medicina e i loro complici di altre corporazioni agli strati moralmente infimi della società; da coloro che godono della nomea di benefattori dellumanità e di paladini della giustizia, a quelli che sono riconosciuti come brutta gente. http://menici60d15.wordpress.com/ Note 1. Welch H G, Schwartz L M, Woloshin S. Overdiagnosis. Making people sick in the pursuit of health. Beacon press, 2011. 2. Voler guarire senza essere malati. http://menici60d15.wordpress.com/2011/10/30/voler-guarire-senza-essere-malati/ 3. Giancarlo Caselli i NOTAV: il Negativo e il Proibito. http://menici60d15.wordpress.com/2012/02/23/giancarlo-caselli-e-i-no-tav-il-negativo-e-il-proibito/. Larticolo considera tra laltro laffermazione di G. Caselli che la magistratura sarebbe intervenuta chirurgicamente su una sanità sana in un caso di tangenti sui pannoloni. Questo è tipico della nostra magistratura, che attacca quelle che ho chiamato frodi di secondo grado, ma rispetta e protegge le frodi strutturali di primo grado sulle quali quelle di secondo grado si basano, chiamando sano ciò che è marcio; le frodi che hanno portato Brawley [4] a scrivere che lo screening del cancro della prostata e il trattamento aggressivo forse salvano vite, ma di sicuro fanno vendere [legalmente] pannoloni commentando la partecipazione di unindustria di pannoloni al finanziamento di unassociazione che propaganda lo screening con pratiche scorrette e disinformative. 4. Brawley O W. How we do harm. A doctor breaks ranks about being sick in America. St. Martins Press 2011. (Limmagine del caduceo che proietta lombra del dollaro è presa dalla copertina). 5. La medicina come rimedio ai limiti della crescita economica. http://menici60d15.wordpress.com/2011/09/15/la-medicina-come-rimedio-ai-limiti-della-crescita-economica/ 6. Tombesi M. Il PSA avanza, mail tumore non recede. Occhio clinico, apr 2007. 7. Il mediatico e lextramediatico. Il caso delle ghiandole sessuali maschili. http://menici60d15.wordpress.com/2009/05/13/il-mediatico-e-lextramediatico-il-caso-delle-ghiandole-sessuali-maschili/ 8. Dittatura a stampo e medicina. http://menici60d15.wordpress.com/2012/01/23/dittatura-a-stampo-e-medicina/ 9. La corruzione ghibellina di polizia e magistratura. http://menici60d15.wordpress.com/2012/03/24/la-corruzione-ghibellina-di-magistratura-e-polizia/ 10. DAndrea S. I settori industriali strategici. Appello al popolo 31 mar 2012 Sovradiagnosi II. Il business medico mira alla pancia 14 maggio 2012 Blog Appello al popolo - maggio 2012 Voglio vendere farmaci a tutti. Voglio vendere farmaci ai sani. Voglio che i farmaci si vendano come caramelle H. Gadsen, uno degli amministratori delegati della Merck, Sharp & Dome, la casa farmaceutica che nel 1958 lanciò il primo antipertensivo di massa con una campagna di marketing Il paziente perde i diritti costituzionali scritti da Thomas Jefferson: alla vita, alla libertà e al perseguimento della felicità. Sir G. Pickering, regius professor di medicina a Oxford, sugli effetti dellintroduzione del trattamento farmacologico di massa dellipertensione Nellintroduzione Welch e al. [1] chiariscono che la loro critica non riguarda la diagnosi su chi è davvero ammalato; ma il nostro entusiasmo per la diagnosi sui sani, la diagnosi preventiva. Welch fa una lista delle sovradiagnosi alle quali sarebbe esposto come paziente (ad unetà di circa 55 anni): - Episodi isolati di elevazione della pressione arteriosa (PA). Diagnosi: ipertensione borderline. - Peso 94 kg, altezza 182 cm. Diagnosi: sovrappeso. - Ogni tanto bruciore di stomaco dopo i pasti. Diagnosi: malattia da reflusso gastroesofageo. - Si alza una volta a notte per urinare. Diagnosi: iperplasia prostatica benigna. - Al risveglio rigidità articolare, che si dissolve dopo un po. Diagnosi: artrosi. - Mani fredde, soprattutto se beve caffè. Migliora quando beve alcolici. Diagnosi: malattia di Raynaud. - Deve scrivere la lista delle cose da fare, dimentica i nomi delle persone, non ricorda PIN e passwords. Diagnosi: early cognitive impairment. (Indicatore di Alzheimer incipiente). - Ci tiene che tazze e bicchieri stiano su scaffali separati, così che corregge il lavoro della moglie quando questa scarica la lavastoviglie. Vuole in contenitori separati i calzini per il lavoro, quelli per lo sport e quelli invernali. Diagnosi (non probabile): disturboossessivo-compulsivo. Se facesse una radiografia del torace, Welch non sarebbe sorpreso se mostrasse il reperto incidentale di un nodulo polmonare (sospetto cancro del polmone); né sarebbe sorpreso se una TAC addominale trovasse una cisti renale, una colonscopia un polipo, una biopsia prostatica un piccolo cancro. Lanalisi genetica mostrerebbe varianti genetiche di tutti i tipi. Tutti reperti che porterebbero a ulteriori esami e con una probabilità consistente a terapie. Welch considera questi come esempi di cattiva medicina; e commenta che la riduzione dellaspettativa di vita sana che si sta osservando nei baby-boomers rispetto ai loro predecessori può derivare anche da queste pratiche, che creano malattia e disabilità. La diagnosi è unarma a doppio taglio, avverte. Welch e al. passano quindi a considerare la madre di tutti i programmi di estensione della medicina ai sani mediante sovradiagnosi: il trattamento dellipertensione arteriosa di grado lieve e moderato. Fino agli anni Cinquanta, solo lipertensione grave veniva considerata malattia e veniva trattata. Il trattamento dellipertensione grave è un intervento medico che ha un autentico valore curativo e preventivo: lipertensione grave provoca con elevata frequenza, e spesso in breve tempo, patologie importanti come lo scompenso cardiaco, lictus, linfarto del miocardio; e altre gravi patologie vascolari. Welch et al. mostrano come gli effetti preventivi benefici della riduzione della PA siano netti negli studi clinici per lipertensione grave, ma sono sfumati [fino a essere evanescenti] per elevazioni medie o lievi; mentre il rischio di effetti avversi da farmaci resta consistente. Il bilancio benefici/danni, favorevole nei casi gravi, diviene quindi sfavorevole in quelli lievi, dove il trattamento coi farmaci è peggio della malattia, o meglio della variazione identificata come patologica. Welch porta ad esempio due suoi pazienti. Il primo, Mr Lemay, si presenta con episodi ricorrenti di dolore toracico. La PA risulta 202/117. Il paziente viene ammesso in terapia intensiva, dove la PA viene abbassata. (Welch nota che il paziente risultò negativo per infarto del miocardio, mentre oggi, coi nuovi esami ematici, gli sarebbe stato diagnosticato un infarto; lintroduzione del dosaggio della troponina ha fatto aumentare del 25% la positività ai criteri di diagnosi di infarto; attualmente, nel 2012, si parla di abbassare la soglia di positività per i valori della troponina; ciò porterebbe a un ulteriore incremento della diagnosi di infarto miocardio del 47%; e delle conseguenti angiografie coronariche del 42%). Il paziente in seguito proseguì la terapia antipertensiva; che probabilmente gli ha salvato la vita. Un secondo paziente, Mr. Bailey, un agricoltore 82enne, ad una visita risultò avere una PA sistolica di 160, con la diastolica nei limiti. Welch gli prescrisse un diuretico, in osservanza alle linee guida. In unumida giornata di sole il paziente, disidratato, ebbe uncollasso, favorito dal farmaco. Welch, clinico ed epidemiologo, fece questo discorso al paziente: il 19 casi su 20, in base alla letteratura [quella ufficiale, condizionata da chi vende i farmaci] egli non avrebbe avuto alcun beneficio dalla terapia antipertensiva nei successivi cinque anni. Mentre sarebbe rimasto esposto al rischio di collassi, e alle conseguenze delle cadute, che a quelletà possono avere effetti disastrosi. Il paziente scelse di non curarsi. Perfettamente razionale commenta Welsh. Il paziente da un lato fu fortunato ad essere seguito da un medico competente e onesto. Ma dallaltro, occorre chiedersi se lonere della decisione debba ricadere sul paziente, qui di 82 anni, e non debba invece essere del medico, nellambito dei suoi compiti professionali, valutati anche, ma solo entri i limiti del vero e del razionale, i valori e le preferenze del singolo paziente. Welsh e coautori ritengono che sia il paziente a dover scegliere la strada, posto davanti alle statistiche. Questa posizione, criticabile, perché il medico fornisce consulenza e guida, non solo un campionario di opzioni, è una posizione illuminata rispetto a ciò che accade di solito, dove i rischi vengono taciuti e i benefici esagerati; e le statistiche in forma completa, comprensive degli effetti avversi, non solo non vengono presentate al paziente, ma il medico neppure le conosce, anche perché non vengono fornite di routine ma occorre costruirsele. Lo stesso Welsh, che è in questo campo competente come pochi, non dice a Mr. Bailey, per carenza di dati specifici, qual è il rischio che assumendo il farmaco cada, si fratturi il collo del femore e quindi in pochi mesi muoia. A questa carenza ha supplito il buon senso del vecchio fattore del Vermont. § § § Perché non stabilire in anticipo di curare coi farmaci i Mr Lemay e astenersi coi Mr Bailey? Perché per un Mr Lemay, nel New England e anche da noi, ci sono 10 o 20 Mr Bailey. La PA ha una distribuzione di tipo normale, spostata e stirata a destra nelle popolazioni occidentali, fig. 1. Fig. 1. Distribuzioni della PA sistolica in uomini di mezza età. Linea tratteggiata: nomadi kenioti. Linea continua: impiegati statali londinesi [2]. I farmaci antipertensivi possono ridurre di una certa quota (non azzerare, va notato) il rischio di scompenso cardiaco e accidenti cardiovascolari. Se si tratta coi farmaci solo la classe a rischio maggiore, quella nella quale i vantaggi sono netti, cioè la coda destra della curva, si ha un mercato piccolo. Spostamenti verso sinistra anche piccoli della soglia dalla quale la PA viene trattata provocheranno un forte incremento del numero dei soggetti ai quali vendere trattamenti, coinvolgendo la pancia della curva, quella dove è concentrata la maggior parte dei soggetti, con valori che si discostano poco dalla media e dalla normalità fisiologica - e che beneficeranno meno o nulla dal trattamento e anzi ne avranno in media più danno che beneficio. Quandonel 1984 il Joint national committee USA spostò la soglia della PA diastolica da 95 a 90 mmHg per la diagnosi di ipertensione, il numero di statunitensi considerati ipertesi quasi raddoppiò. Spostando la soglia verso la pancia si catturano molti più pazienti; inoltre, così come una ciliegia tira laltra, aumentano le prescrizioni di altri esami, e di altre terapie; e aumentano gli affetti avversi, cioè il carico iatrogeno sulla popolazione; effetti che sul piano dei profitti dellOfferta sono tutti positivi. Fino agli anni Cinquanta si trattavano le ipertensioni gravi, considerando soglie di 160/120, o maligne, 200/130. I clinici della prima metà del Novecento mettevano in guardia dal trattare lipertensione allora chiamata benigna. Nel 1931 il professor Hay scrisse che cè del vero nel detto che il maggior pericolo per un uomo con la pressione elevata risiede nella scoperta di ciò, perché qualche stupido cercherà di abbassarla. La frase non è più attuale, perché fortunatamente le cure non sono quelle pesantissime di allora e dei decenni successivi; ma come si vedrà siamo arrivati al punto che in molti casi converrebbe riconsiderarla. Le soglie si sono progressivamente abbassate negli anni, fino a livelli così bassi da provocare qualche protesta, poi rientrata. Nel 1999 centinaia di medici di una sessantina di paesi firmarono una lettera aperta indirizzata allOMS contro le sue nuove linee guida, che prevedevano labbassamento della soglia di normalità a 130/85, con 120/80 ottimale; accusando lagenzia sanitaria dellONU di essere in combutta con la casa farmaceutica ASTRA: lOMS aveva interpretato lo studio sponsorizzato dalla ASTRA col quale si potevano giustificare le nuove regole al di là dei suoi risultati, che non mostravano benefici per tale abbassamento della soglia. Tra i firmatari il gruppo nazionale più numeroso era quello degli italiani. In Italia i medici di medicina generale, non pagati a prestazione, ricevevano con le nuove linee guida un aumento del carico di lavoro senza corrispettivo economico. Il controllo della PA è la prestazione più frequente negli ambulatori dei medici di famiglia. Oggi a qualsiasi valore superiore ai 120/80 è attribuita una crescente valenza patologica (pre-ipertensione per i casi più lievi) e quindi una serie di accertamenti e trattamenti. I casi di pressione sistolica superiore a 160 mmHg sono il 4% della popolazione USA. Abbassando la soglia di 40 unità, a 120 mmHg, il mercato passa al 40% della popolazione; i valori della PA aumentano con letà, e oltre il 90% dei soggetti di età superiore ai 65 anni ha valori superiori a 120/90 [3]. Per tagliare la testa al toro, alcuni esperti hanno proposto di trattare il 100% della popolazione di età superiore a 54 anni. Il mercato si va espandendo verso i giovani, gli adolescenti, e i bambini dai 3 anni in su; la terapia è cronica, a vita, e prima la si comincia meglio è, soprattutto per chi la vende. Skrabanek e McCormick argomentanochelipertensione è forse la più diffusa e dannosa delle non-malattie contemporanee [4]. Negli anni Cinquanta in USA i produttori di case farmaceutiche erano preoccupati che lefficacia dei farmaci per le malattie acute, come gli antibiotici, avrebbe tarpato le prospettive di crescita della loro industria. Si pensò allora di ampliare il mercato, adattandolo alla mutazione epidemiologica secolare portata dagli effetti benefici della crescita economica: la riduzione delle malattie infettive e lascesa di quelle degenerative. Lipertensione, malattia tendenzialmente asintomatica, offriva la possibilità di iniziare a trattare persone senza sintomi. Un team congiunto di scienziati della Merck, casa farmaceutica forte nella ricerca, e di esperti di marketing della casa farmaceutica Sharp & Dome, che invece aveva sviluppato questo altro settore dellindustria medica, lanciò il Diuril per lipertensione, in unoperazione che viene considerata il cippo che segna il cambiamento generale di paradigma, lintroduzione delle cure preventive, cioè la vendita di prodotti medici ai sani. Le due aziende si fusero, in quella che divenne la più grande casa farmaceutica del mondo, in un matrimonio che ha fatto scuola e nel quale ben presto il marketing è divenuto il coniuge dominante. E impressionante come già in quellera lontana vennero usate tecniche propagandistiche sistematiche di coinvolgimento dei media e degli esperti per convincere medici e pubblico [5]. Il successo a sua volta portò a una ridefinizione dellipertensione come malattia e a progressivi abbassamenti della soglia di trattamento, che consentirono lingresso nel mercato di altri farmaci, in unespansione esemplare dal punto di vista della crescita industriale. § § § La medicalizzazione della PA nella popolazione generale può essere esaminata, secondo una nota tripartizione, a livello concettuale, politico-istituzionale e dellinterazione medico-paziente. Sul piano concettuale, il modello epistemologico razionalista, che studiava le cause delle malattie per trovare misure o terapie che agissero sulle cause, è stato sostituito da quello empirista [6]; nella definizione, nella categorizzazione nosografica e nella dottrina clinica. Conta il fenomeno, i valori di PA, e le outcomes degli interventi, cioè i risultati degli studi clinici di abbassamento della pressione mediante un dato farmaco. Nonostante limportanza che lipertensione essenziale, la forma comune, ha assunto nella medicina attuale, le sue cause, e i meccanismi che la collegano o nei casi lievi-moderati la collegherebbero alla malattia restano in penombra o avvolti nellombra. Si considera una singola variabile, la PA, e la si tratta come una variabile di tipo continuo. Ma andrebbe chiesto se i due assunti sono corretti. Come è stato osservato, le vasculopatie possono essere determinate da covariate dellipertensione, indipendenti rispetto ad essa, piuttosto che dallipertensione in sé. Lipertensione può essere quindisolo un indicatore; un marker surrogato [7]. In questo modo non si distingue tra malattia ipertensiva, dove lipertensione appare avere un ruolo causale, e ipertensione come fattore di rischio; fattore di rischio è unespressione epidemiologica che vuol dire indicatore di rischio, ma è usata come se volesse dire fattore causale. Altri possibili fattori vengono considerati solo in senso aggiuntivo. A parte le forme secondarie, non è scontato che sia lecito considerare in ununica categoria di ipertensione numerica sia lipertensione grave, che ha i caratteri di una malattia, sia lipertensione fattore di rischio, sia lipertensione sintomo, che a volte è secondaria a stress, le uniche eventuali differenze essendo quelle quantitative del valore di PA. Appare che si dovrebbe anzi distinguere nellambito di queste categorie, su base etiopatogenetica. In molti casi, es. in oncologia, la sottoclassificazione fine aiuta a congiungere artificiosamente benigno e maligno. Qui, al di là di alcune suddivisioni generali, è convenuta la strategia opposta. Questa monodimensionalità di tipo riduzionista rende possibile e facilita lo scorrimento verso sinistra lungo lascissa della curva gaussiana, verso la pancia della popolazione, sulla base dei risultati dei trial clinici. Questi ultimi, nota Welch, mentre sono netti per gli interventi sullipertensione grave, anche in studi piccoli, hanno necessitato di studi di grandi dimensioni per estrarre i ridotti effetti che giustificano lestensione del trattamento allipertensione lieve e moderata. Spesso i risultati prodotti da tali giganteschi e costosissimi studi mostrano benefici risicati in maniera sconcertante; per spostarsi verso la pancia della curva, la montagna degli studi partorisce topolini. Una stima della riduzione del rischio di ictus nella fascia detà 60-69 ha mostrato che secondo i dati ufficiali la terapia fa salire la probabilità di non subire un ictus dal 99.3% al 99.5% [3], un quinto di punto percentuale. Gli studi clinici, anche quando appaiono rigorosi, hanno una lista di limitazioni tecniche e di riserve, es. la validità esterna, cioè lapplicabilità al mondo reale. Gli studi clinici rispondono nei fatti anche agli investitori; che sembra siano stati di frequente singolarmente fortunati, ad avere, tra studi contraddittori e negativi, studi scientifici che mostrassero un minimo appiglio col quale giustificare il trattamento. La scienza ufficiale appare protesa a cancellare il più possibile la distinzione tra normale e patologico per i valori di PA; con una serie di espedienti. I risultati scientifici minimi e dubbi vengono poi amplificati in più stadi, da quello scientifico alle informazioni al paziente passando per i media. Sul piano scientifico si presentano i risultati in modo da dare loro risalto. Così invece di dire miglioramento di 0.2 punti percentuali per riferire della stima citata, si potrebbe dire, usando come è consuetudine il rischio relativo, riduzione delrischio del 28.6%, che è matematicamente corretto ma forviante. La fig. 2 mostra un grafico a pag. 2 della traduzione italiana di un importante testo statunitense sullipertensione [8]. Un volume di oltre 500 pagine, col titolo mantenuto in inglese; primo capitolo, intitolato Ipertensione nella popolazione generale; incipit: Lipertensione è fonte di sconforto e al tempo stesso di speranza. La figura, tratta da un importante articolo pubblicato su Lancet, riassume la giustificazione teorica dellabbassamento della PA anche per valori di elevazione ridotti, mostrando come la mortalità per cardiopatia ischemica decresca allapparenza linearmente col ridursi della PA. Può sfuggire al lettore che la scala delle y non è lineare, ma logaritmica in base 2, mostrando, dice il testo, ma senza spiegarlo, come il rischio raddoppi per ogni decade di età. Questa trasformazione linearizza le crescite, e le decrescite, di tipo esponenziale; è di tipo esponenziale lincremento generale con letà dei danni e dei rischi da invecchiamento. La trasformazione è utile soprattutto quando cè un range di valori ampio, di diversi ordini di grandezza. Il grafico log- normale sulla relazione tra ictus e PA, fig. 3, è simile a quello della fig. 2. La situazione sarebbe stata rappresentata più fedelmente usando la comune scala lineare, come hanno fatto alcuni ricercatori che lo hanno ridisegnato [9], fig. 4. In questo modo il grafico racconta una storia molto diversa, mostrando che la correlazione tra elevazione della PA sistolica e ictus in realtà è inesistente o scarsa per i gruppi detà meno anziani fino a circa 140 mmHg. E che cè un netto punto di inflessione attorno ai 150 mmHg, con aumento del rischio, molto più marcato per i più anziani. Ovvero, che per la prevenzione dellictus non ci sono vantaggi teorici sostanziali nel trattare innalzamenti moderati della PA sistolica fino a 70 anni, e che anche dopo quelletà resta da vedere se conviene, dati gli effetti avversi dei farmaci, trattare elevazioni moderate. § § § Questo tipo di informazione scientifica aiuta a immaginare di quale livello sia linformazione a riguardo diffusa dai giornalisti che campano facendo da cassa da risonanza ai lanci dei nuovi prodotti medici, e di che livello sia quella propagandistica, basata su tecniche di persuasione da call-center che i medici utilizzano avendola ricevuta, a volte assieme a benefici come gadget, regali o semplicemente denaro, dagli emissari delle case farmaceutiche, gli informatori scientifici che li curano uno ad uno. Sul piano politico-istituzionale si mira alla pancia anche nel senso del crasso interesse. La pancia degli inciuci e della corruzione. LAmerican heart association ha stimato in 76 miliardi di dollari i costi diretti e indiretti per lipertensione in USA nel 2010. Nel 2004 gli antipertensivi hanno costituito il 10% della spesa per farmaci in USA. Anche in Italia gli antipertensivi sono in vetta alle classifiche dei farmaci piùprescritti, con lACE inibitore ramipril al primo posto. Ci sono stati casi che hanno mostrato che gli esperti incaricati di dettare le linee guida sullipertensione hanno ricevuto cifre dellordine degli 800?000 dollari dalle case farmaceutiche interessate. Da noi la magistratura è intervenuta con qualche tirata dorecchie ai medici che a centinaia ricevevano mazzette in cambio di prescrizioni, e alle ditte produttrici che pagavano i medici per lucrare. Di recente cè stato il caso della maggiore casa farmaceutica italiana, Recordati, che produce lantipertensivo lercanidipina. Ci furono nei primi anni del lancio della terapia di massa per lipertensione opposizioni tecniche ed etiche; che poi sono rientrate. I tanti bioeticisti stanno alla larga da temi che sarebbero fondamentali, ma che trattare e pubblicizzare può tradursi in quello che molti considererebbero un suicidio professionale. Posso testimoniare che le voci scomode che sono percepite come una minaccia dal business e non obbediscono agli avvertimenti vengono eliminate dalla scena professionale con metodi sostanzialmente fascisti, mediante le istituzioni dello Stato. Anche la natura sociale dellipertensione, discussa negli anni Settanta, è tra gli argomenti proibiti. Mentre girano voci esagerate, o fantasiose, sulla capacità della mente di causare malattie organiche, come il cancro, si tace in genere sui determinanti psicosociali dellipertensione [6, 10]. Su come sia associata al modo di vita capitalista, su come aumenti nelle società competitive, e in condizioni di stress (incluso il mobbing); su come sia associata alla disoccupazione, e sia frequente nelle persone spaventate. Non si parla di come condizioni di vita più umane migliorerebbero lo stato di salute dellintera popolazione anche attraverso labbassamento della PA, o di ciò che i valori della PA rappresentano sul piano fisiopatologico. Non si parla dei danni personali e sociali, derivanti dallimposizione delletichetta di malato, e dellassunzione del sick role, con le diagnosi di massa di ipertensione. Così si incanala il disagio psicologico che il sistema sociale crea verso la categoria classificatoria della malattia organica, che permette di sfruttarlo economicamente. Non si butta via niente. Fin dai suoi esordi il lancio dellipertensione si è basato sulla stretta collaborazione tra industria privata e politici. I politici non si chiedono se questo uso delle risorse sia nel miglior interesse dei cittadini, e sono al servizio di questo strano trattamento collettivista imposto da interessi privati. Né linsana partnership è limitata agli USA, ma riguarda anche la UE [11]. Uno studio norvegese ha mostrato che lapplicazione delle linee guida europee del 2007 sullipertensione comporterebbe un carico di lavoro che avrebbe effetti dirompenti sullintero sistema sanitario del paese [12]. La sollecitudine amorevole con la quale si cerca di aiutare i sani a non ammalarsi comprando per loro (coi loro soldi) lemedicine scompare quando nonostante i farmaci e a volte a causa dei farmaci una persona subisce ad es. un ictus. Allora per lassistenza lo Stato si fa arcigno o latitante, e conteranno la capacità personale di fare le scelte giuste, le conoscenze e le disponibilità economiche, i fondi pubblici essendo stati spesi in questo e in tanti altri interventi preventivi. § § § La pancia prende le forme della visceralità a livello dellinterazione medico-paziente. La PA è una grandezza biologica che si presta sotto vari aspetti a espansioni di mercato; anche e soprattutto perché, come gli studi di marketing verificano in questi casi, il suo controllo incontra il favore psicologico del pubblico. E stato detto che gli screening, come quello per lipertensione, più che di una medicina basata sullevidenza sono espressione di una medicina basata sullinvadenza. Questo è in parte vero, ma non si tratta di una pura forma di imperialismo del corpo. Appare essere unannessione consensuale più che uninvasione: piace al pubblico [11]. Al quale non si rende chiaro che la PA non è da considerare come un valore soglia che non andrebbe mai oltrepassato, come può essere approssimativamente per i valori degli esami clinici di laboratorio, ma è fisiologico e entro ampi limiti benefico che la PA, adattandosi di continuo alle richieste dellorganismo, si innalzi temporaneamente quando le richieste di perfusione degli organi aumentano. Richieste che possono aumentare anche per stimoli psichici; da questo punto di vista la PA è il parametro fisiologico adatto a convertire lansia, il disagio, in un segno obiettivo di malattia, passibile di cure materiali, e quindi motivo di commercio di beni e servizi. Le cure sembrano concedere giovinezza, riportando i valori numerici della PA a quelli dei 20 anni; ma non è la stessa cosa che riportare lapparato cardiovascolare, e gli altri, alla primavera della vita. La misurazione della PA è stata definita da un internista come un gesto sacro al quale spesso annette più importanza il paziente che il medico. Alcuni soggetti sviluppano forme ossessive che li portano a controllarsi la PA molte volte al giorno; secondo una statistica sarebbero 7 italiani su 100. Lillusione di controllare facilmente salute e malattia controllando, con lassumere qualche pillola, un valore puntiforme, che si può misurare anche da soli o in farmacia, soddisfa il bisogno di controllo sulla propria sorte. Si ottiene così la medicina cosiddetta euboxica, da eu-, bene, e -box, casella: dove il paziente ha tutte le caselle degli esami nei limiti di normalità; e si ammala e muore lo stesso ma con gli esami in ordine, si è osservato commentando i risultati di studi che mostravano che allabbassamento della PA era corrisposto non una riduzione ma un aumento dei decessi; lequivalente in campo medico del detto sulla chirurgia loperazione è riuscita il paziente è morto. Così in ambulatorio avviene spesso una commedia degliequivoci. Lipertensione può essere sovradiagnosticata anche perché la sua misurazione è soggetta a un considerevole errore di misura: la misurazione della PA è tradizionalmente manuale piuttosto che di laboratorio come per gli esami ematici, e si basa tra gli altri fattori su una variabile qualitativa come lauscultazione dei toni arteriosi. Non è impensabile che capiti di misurare 95 mmHg invece dei 90 reali, la variazione che raddoppiò il mercato potenziale in USA nel 1984. Studi hanno mostrato che errori non sono rari, ma non se ne tiene conto come si dovrebbe. Si sono tolti dal mercato gli sfigmomanometri a colonna di mercurio, per ridurre linquinamento da mercurio (ma, nonostante sia stato formalmente bandito dalla UE, non si è ancora eliminato lamalgama dentale, dove il mercurio va in bocca); a favore di quelli elettronici che non danno le stesse garanzie di oggettività. La PA può elevarsi transitoriamente per stress, per unemozione o stati ansiosi, inclusa la visita medica e la misurazione stessa della PA; si tende però a trascurare laspetto funzionale, e a considerare anche lipertensione da camice bianco come una variante non innocua, da includere nelle forme da seguire e trattare. Non si avvisa il pubblico che diversi farmaci possono provocare innalzamenti pressori e precipitare eventi cardiovascolari; inclusi farmaci di uso comune come i cortisonici e alcuni antibiotici, farmaci non strettamente necessari come gli estrogeni per la menopausa, farmaci da banco che si mandano giù senza pensarci come gli antidolorifici e gli antinfiammatori. La semplice rilevazione della PA porta in caso di minima elevazione rispetto alle soglie draconiane a una serie di altri esami e accertamenti, che moltiplicheranno sia il rischio iatrogeno sia i fatturati. Welch e al. scrivono che con lipertensione lieve si trasforma la gente in pazienti; ma li si trasforma in parte anche in malati autentici. Laspetto più scorretto è quello sulla consapevolezza e la comunicazione del bilancio benefici/danni della terapia farmacologica nellipertensione lieve e moderata. Le varie classi di antipertensivi possono dare una varietà di effetti collaterali fastidiosi e pesanti. Disturbi dellumore e del sonno, cefalea, riduzione della memoria, disturbi gastrointestinali, impotenza. Alcuni di questi effetti peggiorano ciò che dovrebbero migliorare; gli antipertensivi possono provocare, con meccanismi diversi, innalzamento dei lipidi nel sangue, squilibri elettrolitici, edemi, disturbi della funzione cardiaca, aritmie, sincopi, angina, infarto, TIA, ictus. Gli antipertensivi migliorano i parametri emodinamici nelliperteso autentico; ma possono peggiorarli se vengono assunti quando in realtà non ci sono migliorie da ottenere. Gli abbassamenti di pressione eccessivi sono causa di infarti miocardici e cerebrali. Cuore e cervello sono protetti da tali abbassamenti da meccanismi dedicati, che però non sono insormontabili; e nellanziano la capacità omeostatica siriduce. Negli anziani, la principale classe di consumatori, tali effetti avversi sono particolarmente frequenti e gravi. Gli antipertensivi possono interagire negativamente con altri farmaci, soprattutto nellanziano, che spesso ne assume diversi. Possono influire negativamente sulle patologie e sui deficit dei quali lanziano è spesso portatore. Si parla per gli antipertensivi di curva J: una curva a barca, come una J coricata, dove non solo la pressione elevata, ma anche il suo eccessivo abbassamento aumenta il rischio di malattia e morte. E sui valori ottimali di riduzione quando si riesce a ottenerla la dottrina non è chiara. Diversi studi non sono riusciti a mostrare che lipertensione sia un predittore di mortalità nellanziano, e alcuni studi hanno mostrato che la PA elevata era un predittore di sopravvivenza piuttosto che di mortalità dopo i 75 anni detà [3]. Parallelamente allintroduzione degli antipertensivi di massa cè stato nei decenni un forte incremento dellincidenza standardizzata per età di fratture del collo del femore; incremento che nellultima decade sembra stabilizzarsi. Ci si può aspettare un aumento di sincopi e cadute, e quindi di fratture ossee, da farmaci che deprimono i meccanismi fisiologici che normalmente assicurano il mantenimento di una PA sufficiente in caso di esercizio fisico, di emorragia o altre variazioni del volume ematico, di mutamenti meteorologici o del semplice assumere la statura eretta. Della relazione tra il consumo di antipertensivi e di vari altri farmaci assunti in massa dagli anziani e le cadute e le fratture non ci si cura molto; nonostante che la frattura del collo del femore nellanziano sia una patologia grave, che molto spesso esita in una penosa anticamera del decesso. Lipertensione è adatta allespansione delle cure ai sani anche perché rientra nel ristretto numero di alterazioni patologiche che sono in genere asintomatiche. Asintomatico non vuol dire completamente muto; la medicina ha sempre cercato segni oggettivi per definire una patologia, e per rivelarla se asintomatica. Nel caso di ciò che si considera ipertensione lieve isolata, il medico, esperiti gli esami di rito, non deve fare altro che titolare i farmaci venendo indotto a scegliere tra i più costosi, che a volte sono anche quelli che danno maggiori effetti collaterali contro i valori numerici che risultano dal bracciale e dalla pompetta. Diviene così poco più di un tecnico specializzato dellindustria. Epidemiologi che hanno esaminato il tema del bilancio benefici/danni dei trattamenti osservano che le linee guida basate sui trials coartano a svantaggio del paziente il giudizio clinico sul caso individuale [13]. Lipertensione, invece di venire inquadrata in un contesto fisiopatologico più ampio, è passata da malattia asintomatica a malattia virtuale; con lalibi della scientificità, testimoniata dal giocare con qualche numero. Come recitava anche il titolo di una serie informativa di qualche anno fadel Ministero della sanità rivolta ai medici, si usa dire che si tratta di prescrivere in base ai numeri; che può essere inteso come una critica, ma anche come una lode. Ma questi non sono numeri, nel senso che si possa attribuire loro certezza matematica; sono statistiche, e statistiche parziali e distorte, di tipo promozionale. Le informazioni ai pazienti sono del genere di quelle di una brochure su un complicato titolo finanziario: sono generiche, esagerate e ottimistiche, e non mostrano i termini sui rischi, ben noti ai matematici che hanno creato il titolo. Rischi che invece dovrebbero essere esplicitamente misurati e considerati dalla dottrina medica, e incorporati nelle prescrizioni al paziente (fig. 5). Fig. 5. Il grafico A mostra lintersezione tra la possibilità di benefici del trattamento in funzione del rischio di base (linea continua) e il rischio di affetti avversi (linea tratteggiata). Mostra quindi la soglia di rischio dalla quale si può considerare il trattamento. Gli altri grafici tengono conto della diversa risposta individuale ai farmaci e della diversa suscettibilità individuale ai loro effetti avversi [13]. § § § I modi coi quali si è ottenuta lespansione dellipertensione da malattia grave a una condizione diffusa che trasforma i cittadini in pazienti mi ricordano una frase della Storia della Colonna infame: fecero come que ragni, che attaccano il capo del loro filo a qualcosa di solido, e poi lavoran per aria. Oggi le delicate ragnatele dottrinali che permettono agli appetiti dellindustria e della finanza di raggiungere la pancia della gaussiana sono protette da birri e giudici. Nel libro la frase è riferita agli effetti del terrore imposto dai giudici su due delle vittime; quelli erano tempi feroci, nei quali si bruciavano pubblicamente le streghe e gli eretici; incluso, ottanta anni prima, Michele Serveto, uno dei primi studiosi della circolazione del sangue, messo al rogo dai calvinisti. Ma la tendenza a imporre e istituzionalizzare, anche con la violenza e la frode, credenze irrazionali e dannose è rimasta con noi, in forme che hanno perso la vistosità e sono divenute spaventosamente potenti. E non è mutata in chi amministra la giustizia la serva complicità nelle prepotenze criminali di poteri esteri, che allora erano gli spagnoli, mentre oggi sono i poteri forti delleconomia coi loro bracci politici, come gli USA, la UE, la NATO. http://menici60d15.wordpress.com/ Immagine iniziale. Curva di Gauss della variazione dellaltezza in un campione di 2193 bambine di 8 anni. Da: Valabrega E. Contando e ricontando. Avviamento al calcolo delle probabilità. Loescher, 1980; ripreso da Le scienze, Larousse, 1934. Parti precedenti: Sovradiagnosi I. Come la medicina nuoce. Note [1] Welch H G, Schwartz L M, Woloshin S. Overdiagnosed. Making people sick in the pursuit of health. Beacon Press, 2011. [2] Rose G. Sick individuals and sick populations. Int J epidemiol, 1985. 14: 32. [3] Kaplan R M. Disease, diagnoses, and dollars. Facing the ever-expanding market for medical care. Copernicus books, 2009. [4] Skrabanek P, McCormick J. Follie e inganni della medicina. Marsilio, 1995. [5] Greene J A. Prescribing by numbers. Drugs and the definition of disease. Johns Hopkins university press, 2007. [6] Kawachi I, Conrad P. Medicalization and the pharmacological treatment of blood pressure. In: David P, ed. Contested grounds. Public purpose and private interest in the regulation of prescription drugs. Oxford university press, 1986. [7] Il salasso ieri e oggi. La sinergia tra malattia e terapia. http://menici60d15.wordpress.com/2012/01/15/il-salasso-ieri-e-oggi-la-sinergia-tra-malattia-e-terapia/ [8] Kaplan N M. Kaplans clinical hypertension. Ninth edition. Edizione italiana. Lippincott, Williams & Wilkins, 2007. [9] Kaplan R M, Ong M. Rationale and public health implications of changing CHD risk factors definitions. Annu Rev Public Health, 2007. 28: 321. [10] Greenberg G. Psychosocial factors and Hypertension. Br Med J, 1988. 296: 591. [11] Sovranità sanitaria. In : Appello al popolo. http://www.appelloalpopolo.it/?p=5626 [12] Petursson et al. Current european guidelines for management of hypertension: are they adequate for use in primary care? Modelling study based on the Norvegian HUNT2 population. BMC Fam Pract, 2009. 10:70 [13] Krawitz R L et al. Evidence-based medicine, heterogeneity of treatment effects, and the trouble with averages. Milbank Q, 2004. 82: 661. 61 3share1share65 | ||||||||||||||||||||||||||||||||||||
|
|
|